Ung thư đường mật là khối u ác tính phát sinh ở “ống mật” (con đường mà dịch mật được sản xuất từ gan và thoát ra) và “túi mật” (nơi lưu trữ dịch mật). Trước khi bệnh tiến triển đến một mức độ đáng kể, không có triệu chứng lâm sàng rõ ràng, do đó rất khó chẩn đoán sớm, đồng thời tỉ lệ tái phát cao khiến cho việc kỳ vọng sống lâu dài trở nên khó khăn. Chỉ có khoảng 20-30% bệnh nhân được phát hiện trong trạng thái có thể phẫu thuật, và ngay cả khi phẫu thuật khả thi, tiên lượng cũng không tốt với 60-70% bệnh nhân tái phát sau đó.
 Giáo sư Hong Jung Yong, thuộc khoa Ung thư huyết học tại Bệnh viện Samsung Seoul, đã chia sẻ về các phương pháp điều trị mới nhất cho bệnh ung thư đường mật trên Nhật Báo Đông Á.
Giáo sư Hong Jung Yong, thuộc khoa Ung thư huyết học tại Bệnh viện Samsung Seoul, đã chia sẻ về các phương pháp điều trị mới nhất cho bệnh ung thư đường mật trên Nhật Báo Đông Á.
Sau đây là bài phỏng vấn giáo sư Hong Jung Yong được đăng trên Nhật báo Đông Á.
Link báo gốc:
https://www.donga.com/news/article/all/20240109/122968102/1
Nguyên nhân gây ung thư đường mật là gì? 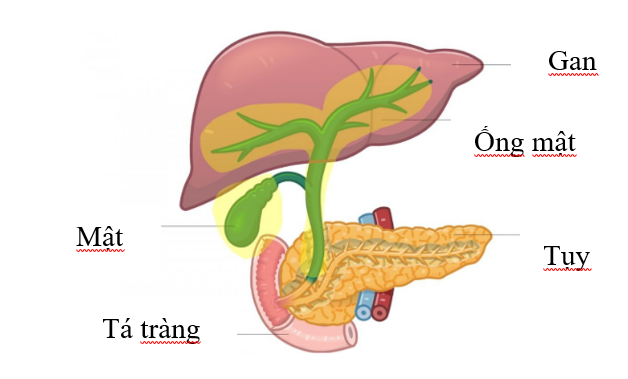
Giáo sư Hong Jung Yong : “Viêm gan B, C, bệnh sán lá gan hoặc sỏi túi mật được biết đến là những nguyên nhân gây ung thư đường mật, nhưng trên thực tế, nguyên nhân chính xác vẫn chưa được xác định. Có rất nhiều bệnh nhân mắc ung thư đường mật mặc dù họ chưa từng mắc bệnh sán lá gan hay viêm gan. Gần đây, chúng tôi đã tiến hành nghiên cứu về các yếu tố nguy cơ gây ung thư đường mật và ung thư tuyến tụy. Kết quả cho thấy các bệnh mãn tính như hội chứng chuyển hóa (bao gồm tiểu đường) và gan nhiễm mỡ làm tăng nguy cơ mắc ung thư đường mật và ung thư tuyến tụy.
Một nghiên cứu khác cũng cho thấy rằng những người ở giai đoạn tiền tiểu đường hoặc đã mắc bệnh tiểu đường có nguy cơ phát triển ung thư đường mật đáng kể ngay cả khi chỉ hút thuốc lá hoặc uống rượu với lượng nhỏ. Đặc biệt, nguy cơ mắc ung thư đường mật ở những người đã bỏ thuốc lá tương tự với những người chưa bao giờ hút thuốc, do đó nếu bỏ thuốc lá sớm, bạn có thể giảm nguy cơ mắc bệnh ung thư đường mật.”
Tại sao việc chẩn đoán sớm ung thư đường mật lại khó khăn?
Giáo sư Hong Jung Yong : “Chẩn đoán ung thư đường mật được thực hiện bằng nhiều phương pháp như siêu âm, CT, MRI, nhưng chỉ dựa trên hình ảnh thì rất khó để chẩn đoán chính xác. Ngay cả khi siêu âm bụng, việc phát hiện cũng không dễ dàng, và nhiều trường hợp khi được chẩn đoán thì bệnh đã tiến triển khá xa. Đối với ung thư gan, có thể chẩn đoán lâm sàng nếu có các dấu hiệu đặc trưng trên hình ảnh CT hoặc MRI, hoặc có chỉ số khối u, nhưng đối với ung thư đường mật, cần phải thực hiện sinh thiết mô để có chẩn đoán xác định.”
Tiên lượng điều trị ung thư đường mật như thế nào?
Giáo sư Hong Jung Yong : “Vì ung thư đường mật khó được phát hiện sớm, nên thường được chẩn đoán khi bệnh đã tiến triển khá xa. Trên thực tế, chỉ khoảng 20-30% bệnh nhân được chẩn đoán có thể phẫu thuật, trong khi phần còn lại phải điều trị bằng hóa trị hoặc xạ trị. Đối với những trường hợp không thể phẫu thuật ngay từ đầu hoặc phải điều trị hóa trị do tái phát, tiên lượng thường không tốt. Những bệnh nhân đã phẫu thuật đều phải tiến hành hóa trị bổ trợ để ngăn ngừa tái phát. Tuy nhiên, hơn một nửa số bệnh nhân vẫn trải qua tình trạng tái phát. Gần đây, có một số loại thuốc mới đã được ra mắt, nhưng cho đến nay, hiệu quả của các loại thuốc hóa trị cho ung thư đường mật vẫn chưa tốt so với các loại ung thư khác. Một số báo cáo cho biết khoảng 10% bệnh nhân ung thư đường mật không thể tiến hành bất kỳ phương pháp điều trị nào.”
Tôi nghe nói có một phương pháp điều trị kết hợp thuốc miễn dịch cho bệnh nhân ung thư đường mật tiến triển tại chỗ hoặc di căn. Điều này đúng không?
Giáo sư Hong Jung Yong : “Thuốc miễn dịch ung thư có ưu điểm lớn là phản ứng kéo dài hơn so với các loại thuốc nhắm mục tiêu hoặc hóa trị liệu tế bào độc thông thường. Đối với những bệnh nhân mà hóa trị liệu tế bào độc có thể nhanh chóng gây ra kháng thuốc, việc sử dụng kết hợp với thuốc miễn dịch giúp giảm tốc độ kháng thuốc và kéo dài hiệu quả điều trị. Các loại thuốc miễn dịch ung thư cho ung thư đường mật bao gồm các chất ức chế PD-1, PD-L1 và CTLA-4. Trong đó, chất ức chế PD-L1, durvalumab, đã được Cục Quản lý Thực phẩm và Dược phẩm Hàn Quốc phê duyệt là phương pháp điều trị kết hợp đầu tiên cho bệnh nhân ung thư đường mật và ung thư túi mật tiến triển tại chỗ hoặc di căn.”
Giáo sư có thể cho biết về nghiên cứu TOPAZ-1, nghiên cứu đã xác nhận hiệu quả của liệu pháp kết hợp Durvalumab không?
Giáo sư Hong Jung Yong : “Giáo sư Oh Do Yeon của Bệnh viện Đại học Quốc gia Seoul đã dẫn đầu nghiên cứu TOPAZ-1 từ giai đoạn đầu, với sự tham gia của nhiều tổ chức và đội ngũ y tế tại các bệnh viện đa khoa hàng đầu. Tôi cũng tham gia với tư cách là một nhà nghiên cứu. Các nghiên cứu lâm sàng toàn cầu thường được thực hiện dưới sự dẫn dắt của các nước ngoài, nhưng ngay cả khi dữ liệu tốt được công bố ở nước ngoài, nếu tỷ lệ người châu Á, bao gồm cả người Hàn Quốc, quá ít, sẽ khó được Cục Quản lý Thực phẩm và Dược phẩm Hàn Quốc thông qua. Gần đây, các bệnh viện đa khoa hàng đầu đã tham gia vào các nghiên cứu lâm sàng, do đó tỷ lệ người Hàn Quốc trong các nghiên cứu lâm sàng toàn cầu do nước ngoài dẫn đầu không còn quá thấp. Quan trọng nhất, nghiên cứu TOPAZ-1 có tỷ lệ lớn bệnh nhân là người châu Á, trong đó có nhiều người Hàn Quốc.”
Hiệu quả điều trị của Durvalumab là như thế nào?
Giáo sư Hong Jung Yong : “Sau khi có kết quả từ nghiên cứu TOPAZ-1, kết hợp Durvalumab với Gemcitabine và Cisplatin, vốn là liệu pháp điều trị hàng đầu trước đây, Durvalumab đã được sử dụng trong thực tế điều trị lâm sàng. So với việc chỉ điều trị bằng hóa trị liệu tế bào độc, việc kết hợp với thuốc miễn dịch Durvalumab đã cải thiện thời gian sống tổng thể lên 20% và thời gian sống không bệnh tiến triển lên 25%. Đối với bệnh nhân ung thư đường mật tái phát hoặc di căn, tỷ lệ sống sót sau 2 năm khi chỉ sử dụng liệu pháp kết hợp Gemcitabine và Cisplatin là 10%. Tuy nhiên, khi kết hợp thêm Durvalumab, tỷ lệ này tăng lên 25%. Nói cách khác, khi điều trị bằng hóa trị liệu tế bào độc, chỉ có 10 trong số 100 bệnh nhân sống sót sau 2 năm, nhưng khi kết hợp với Durvalumab, con số này tăng lên 25.”
Phương pháp điều trị kết hợp Durvalumab nên được duy trì trong bao lâu?
Giáo sư Hong Jung Yong : “Thiết kế của nghiên cứu lâm sàng TOPAZ-1 quy định rằng liệu pháp kết hợp Durvalumab, Gemcitabine và Cisplatin sẽ được sử dụng 3 tuần một lần trong 8 chu kỳ. Sau đó, đối với những bệnh nhân có hiệu quả duy trì, họ sẽ tiếp tục điều trị chỉ bằng Durvalumab, cách nhau 4 tuần, trong khi loại bỏ Gemcitabine và Cisplatin.”
Có trường hợp bệnh nhân nào đã xác nhận hiệu quả tốt từ liệu pháp kết hợp Durvalumab không?
Giáo sư Hong Jung Yong : “Trường hợp của một bệnh nhân nữ mắc ung thư túi mật là điều tôi nhớ nhất. Bệnh nhân đã đến phòng cấp cứu do bị sốc nhiễm khuẩn đường mật do viêm đường mật, và qua các xét nghiệm, cô được chẩn đoán mắc ung thư túi mật. Khi đó, kích thước khối u khoảng 4-5 cm, túi mật phình to khá rõ rệt và có kèm theo sốc nhiễm khuẩn đường mật. Sau khi tiến hành liệu pháp kết hợp Durvalumab, khối u trong túi mật gần như biến mất và bệnh nhân đã đạt được tình trạng lui bệnh hoàn toàn (CR). Hiện tại, sau khi hoàn thành 8 chu kỳ điều trị, chỉ còn lại một chút dày lên ở thành túi mật, và bệnh nhân đang được điều trị duy trì bằng Durvalumab đơn độc.”
Cuối cùng, Giáo sư có lời nhắn nào cho bệnh nhân không?
Giáo sư Hong Jung Yong : “Để nâng cao tỷ lệ sống sót cho bệnh nhân ung thư, cần phải có ba yếu tố: phòng ngừa, phát hiện sớm và điều trị. Không thể phủ nhận rằng ung thư đường mật đã trải qua một giai đoạn khó khăn trong 10 năm qua. Tuy nhiên, có nhiều tiến bộ trong điều trị đầu tay, và tôi nghĩ chúng ta đang ở giai đoạn khởi đầu. Mặc dù có nhiều loại thuốc mới ra mắt, việc phòng ngừa vẫn chưa đạt được mức độ cần thiết. Tôi tin rằng chỉ cần quản lý tốt ít nhất năm yếu tố như béo phì, tiểu đường, hút thuốc, uống rượu và gan nhiễm mỡ cũng có thể giảm đáng kể tỷ lệ mắc ung thư đường mật.
Ngoài ra, mặc dù Durvalumab được sử dụng nhiều trong điều trị, nhưng nếu không có bảo hiểm, bệnh nhân sẽ gặp khó khăn trong việc tiếp cận. Gần đây, bảo hiểm cho thuốc hóa trị trong các trường hợp ung thư dạ dày, gan đã được công nhận, nên tôi hy vọng rằng Durvalumab cũng sẽ được đưa vào danh sách bảo hiểm để hỗ trợ cho việc điều trị ung thư đường mật.”