Theo thống kê của Globocan 2020, Việt Nam hiện nằm trong nhóm các quốc gia có tỷ lệ mắc ung thư vú cao nhất thế giới. Mỗi năm, đất nước ghi nhận khoảng 21.555 ca mắc mới và 9.345 trường hợp tử vong do căn bệnh này. Tuy nhiên, ung thư vú có thể được điều trị hiệu quả nếu phát hiện sớm, với tiên lượng khả quan. Các nghiên cứu tại châu Á cho thấy tỷ lệ sống sau 5 năm dao động từ 56,5% đến 86,7%.
Không chỉ ở Việt Nam, mà trên toàn cầu, nỗ lực bảo vệ sức khỏe phụ nữ trước căn bệnh ung thư vú đang được chú trọng. Tháng 10 hàng năm, kể từ khi được khởi xướng tại Mỹ vào năm 1985, đã được Liên Hiệp Quốc chọn làm Tháng Nhận Thức Về Ung Thư Vú (Breast Cancer Awareness Month) trên toàn thế giới. Đây là thời điểm các chiến dịch tăng cường nhận thức, phòng ngừa và hỗ trợ điều trị ung thư vú được triển khai rộng rãi, nhằm kêu gọi cộng đồng chú trọng tầm soát và tiếp cận các phương pháp điều trị tiên tiến.
Khám Phá Ung Thư Vú: Mối Quan Tâm Lớn Của Phụ Nữ

Hãy cùng khám phá và tìm hiểu về căn bệnh ung thư vú, một trong những mối quan tâm lớn của phụ nữ!
I. Ung thư vú là gì?
Ung thư vú là thuật ngữ chỉ chung tất cả các khối u ác tính xảy ra ở vú. Ung thư vú là căn bệnh nguy hiểm, trong đó các mô bất thường ở vú phát triển liên tục hoặc lan sang các cơ quan khác. Có nhiều loại ung thư vú khác nhau. Loại ung thư vú phụ thuộc vào loại tế bào trong vú chuyển thành ung thư.
II. Nguyên nhân gây ung thư vú
Rất khó để xác định chắc chắn nguyên nhân gây ra ung thư vú. Tuy nhiên, lối sống phương Tây với chế độ ăn giàu chất béo và calo dẫn đến béo phì, kết hôn muộn và tỷ lệ sinh thấp, không cho con bú, dậy thì sớm và mãn kinh muộn được cho là những yếu tố góp phần gây ung thư vú.
Các yếu tố nguy cơ gây ung thư vú bao gồm:
- Phụ nữ trên 40 tuổi
- Có tiền sử gia đình bị ung thư vú
- Dậy thì trước 14 tuổi
- Mãn kinh sau 50 tuổi
- Chưa từng sinh con đủ tháng lần nào
- Sinh con đầu tiên sau 35 tuổi
- Không cho con bú
- Phụ nữ nặng trên 63 kg hoặc có chỉ số béo phì trên 25
III. Triệu chứng của ung thư vú
Trong giai đoạn đầu, hầu hết ung thư vú không có triệu chứng. Khi ung thư vú tiến triển đến một mức độ nhất định, có thể sờ thấy khối u ở vú. Trong trường hợp nặng, có thể xuất hiện dịch tiết lẫn máu từ núm vú. Ngoài ra, khi xuất hiện tình trạng chàm không lành ở núm vú, cũng có thể nghi ngờ ung thư vú.
Khi ung thư vú tiến triển rất nặng, da vú có thể bị lõm xuống, da vú đỏ và sưng lên, kèm theo cảm giác đau hoặc nóng. Tình trạng này được gọi là ung thư vú thể viêm. Trong những trường hợp này, bệnh tiến triển rất nhanh và tiên lượng không tốt.
IV. Chẩn đoán ung thư vú
Có nhiều phương pháp để chẩn đoán ung thư vú
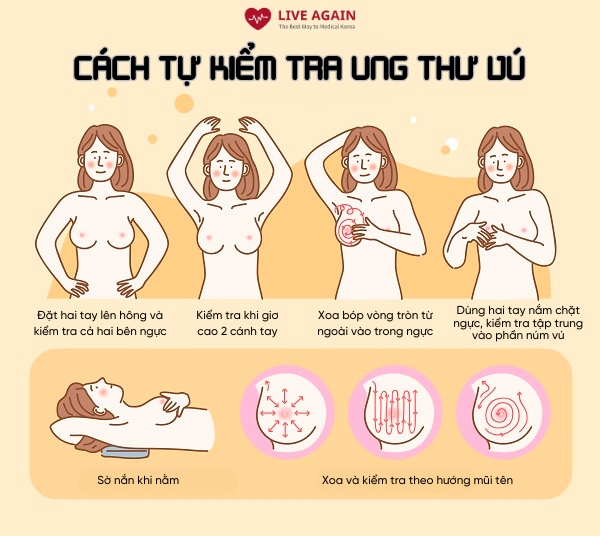
- Tự kiểm tra tại nhà
- Khám tại bệnh viện, tốt nhất nên tầm soát ung thư vú định kỳ: chụp X quang (Chụp nhũ ảnh, chụp cắt lớp vú, siêu âm vú), Sinh thiết vú (Chọc hút bằng kim nhỏ sử dụng siêu âm)
V. Phương pháp điều trị ung thư vú
1. Phẫu thuật
Phương pháp điều trị quan trọng nhất cho bệnh nhân ung thư vú là phẫu thuật. Chúng tôi thực hiện các phương pháp phẫu thuật để loại bỏ mô ung thư tùy thuộc vào tình trạng của khối u.
1-1. Cắt bỏ toàn bộ/bán phần vú
Đây là một phương pháp phẫu thuật truyền thống, loại bỏ toàn bộ vú, bao gồm cả núm vú, mô ung thư vú, và đồng thời các hạch bạch huyết ở vùng nách.
Lý do phải cắt bỏ toàn bộ vú là do ung thư vú thường có nhiều ổ hơn so với các loại ung thư khác. Việc cắt bỏ vú được quyết định dựa trên vị trí, kích thước và phạm vi của ung thư.
Hiện nay, phương pháp cắt bỏ vú hiện đại được thực hiện bằng cách giữ lại quầng vú và núm vú, thay vì phẫu thuật lộ toàn bộ vú như trước đây.
1-2. Phẫu thuật bảo tồn vú (BCS)
Chỉ loại bỏ phần mô ung thư và các hạch bạch huyết, giữ lại phần lớn mô vú và núm vú. Sau khi vết mổ hậu phẫu lành, xạ trị sẽ được thực hiện cho phần vú còn lại, 5 lần một tuần, mỗi lần khoảng 5 phút, kéo dài từ 6 đến 7 tuần. Xạ trị giúp tiêu diệt các khu vực vi thể của ung thư có thể còn lại trong vú, ngăn chặn sự phát triển của ung thư.
2. Xạ trị
Phẫu thuật bảo tồn vú (BCS), khác với cắt bỏ toàn bộ/bán phần vú, chỉ loại bỏ mô ung thư trong vú và các hạch bạch huyết dưới cánh tay. Vì ung thư vú có tính chất đa ổ, mặc dù khối u đã được loại bỏ, vẫn có khoảng 20-30% tế bào ung thư không nhìn thấy được ở các phần khác của vú.
Do đó, xạ trị có thể ức chế hoặc tiêu diệt sự phát triển của các tế bào ung thư vi thể.
3. Hóa trị
Hóa trị được chỉ định khi lợi ích của nó vượt trội hơn các tác dụng phụ có thể xảy ra. Phương pháp này thường được thực hiện qua tiêm tĩnh mạch.
Thời gian thực hiện hóa trị thay đổi tùy theo loại thuốc chống ung thư. Nếu dự kiến mất nhiều thời gian hoặc có tác dụng phụ nghiêm trọng, có thể cần nhập viện, nhưng trong hầu hết các trường hợp, không cần nhập viện và bệnh nhân có thể về nhà sau khi thực hiện điều trị ngoại trú đơn giản.
4. Liệu pháp chống hormone
Hầu hết các tế bào ung thư vú được cho là phát triển và nhân lên nhờ estrogen và progesterone. Các tế bào ung thư vú này có thụ thể estrogen trong tế bào chất, kết hợp với estrogen để phát triển các tế bào ung thư. 60-70% bệnh nhân ung thư vú sau mãn kinh có các thụ thể estrogen này trong tế bào ung thư, và tỷ lệ này là 40-50% ở bệnh nhân trước mãn kinh. Vì vậy, cần kiểm tra sự hiện diện của thụ thể này ở mỗi bệnh nhân, nếu có, có thể kết hợp thụ thể này với một chất khác (tamoxifen) thay vì estrogen để ức chế sự phát triển của tế bào ung thư.
Tamoxifen, một trong những thuốc chống hormone, là một loại thuốc đại diện và có tên thương mại là Nolvadex. Nolvadex được biết đến là kết hợp với thụ thể estrogen và ức chế sự phát triển bằng cách ngăn tế bào ung thư nhận estrogen.
5. Liệu pháp nhắm trúng đích (liệu pháp nhắm mục tiêu phân tử)
Nhiều yếu tố tăng trưởng và các chất khác tham gia vào sự phát triển và phân chia của các tế bào bình thường hoặc tế bào ung thư. Gen Her-2 tồn tại bình thường trong các tế bào cơ thể của chúng ta và kiểm soát sự phân chia tế bào. Ở một số bệnh nhân, khi ung thư vú xảy ra, chức năng của gen này được kích hoạt (Her2), làm cho sự phân chia tế bào ung thư nhanh hơn. Liệu pháp nhắm trúng đích nhằm chặn chọn lọc con đường tế bào liên quan đến sự tăng sinh tế bào ung thư vú của Her-2. Khác với các loại thuốc chống ung thư truyền thống, các loại thuốc này ít gây nôn mửa, rụng tóc và mất máu. Trong điều trị ung thư vú, *Herceptin và Lapatinib cho sự biểu hiện quá mức Her-2/neu là các liệu pháp nhắm trúng đích tiêu biểu nhất.
*Herceptin: Cũng giống như việc kiểm tra sự hiện diện của thụ thể hormone để xác định việc thực hiện liệu pháp hormone hỗ trợ trong phẫu thuật ung thư vú, mô ung thư đang kiểm tra một mục tiêu mới gọi là Her-2/neu. Protein Her-2 biểu hiện quá mức ở 20-25% bệnh nhân ung thư vú. Ung thư vú biểu hiện quá mức Her-2 tiến triển nhanh và xâm lấn mạnh hơn ung thư vú không có Her-2, và có tiên lượng xấu hơn vì ít phản ứng với tamoxifen hoặc một số loại hóa trị nhất định. Do đó, một liệu pháp nhắm trúng đích gọi là Herceptin, nhắm vào các protein Her-2/neu trong ung thư vú để ức chế chức năng Her-2/neu, đã được phát triển để làm chậm hoặc ngăn chặn sự phân chia tế bào ung thư. Herceptin có thể được sử dụng…
VI. Lưu ý
① Tác dụng phụ do phẫu thuật
Sau phẫu thuật, bệnh nhân ung thư vú có thể gặp một số tác dụng phụ, nhưng rất hiếm khi có các tác dụng phụ nghiêm trọng đe dọa tính mạng. Các biến chứng hậu phẫu có thể bao gồm hiện tượng tích tụ dịch ở vùng nách (tụ dịch), cảm giác bất thường do tổn thương dây thần kinh cảm giác và phù bạch huyết. Phù bạch huyết là tình trạng cánh tay phía phẫu thuật bị sưng do các hạch bạch huyết bị loại bỏ, dẫn đến dịch bạch huyết không thể thoát ra ngoài một cách bình thường và bị tích tụ lại ở cánh tay. Gần đây, đối với các bệnh nhân không có dấu hiệu di căn hạch bạch huyết, sinh thiết hạch bạch huyết kiểm tra được thực hiện để hạn chế tối đa việc loại bỏ hạch. Tuy nhiên, nếu có di căn hạch bạch huyết, phẫu thuật nạo vét hạch vẫn phải được thực hiện để điều trị. Việc quản lý phù bạch huyết sau phẫu thuật là rất quan trọng.
② Tác dụng phụ của xạ trị
Biến chứng phổ biến nhất của xạ trị ung thư vú là kích ứng da, phù nề trong vú và hiệu ứng giống như cháy nắng. Phản ứng trên da thường sẽ biến mất sau 6-12 tháng. Ngoài ra, xạ trị cũng có thể gây ra phù bạch huyết, thường xuất hiện sau 3-4 tuần điều trị.
③ Tác dụng phụ của hóa trị
Tất cả các loại hóa trị đều có tác dụng phụ. Các tác dụng phụ phổ biến bao gồm buồn nôn, nôn mửa, suy nhược toàn thân, rụng tóc, giảm số lượng bạch cầu và mãn kinh sớm. Tuy nhiên, các tác dụng phụ này thường chỉ là tạm thời và mức độ khác nhau ở mỗi bệnh nhân. Mặc dù những tác dụng phụ này có thể gây khó khăn cho bệnh nhân, nhưng hiện nay đã có nhiều loại thuốc giảm buồn nôn giúp giảm bớt gánh nặng cho bệnh nhân. Ngoài ra, việc sử dụng tóc giả cũng đã phát triển, giúp che giấu tình trạng rụng tóc tốt hơn.
④ Tác dụng phụ của liệu pháp hormone
Khi sử dụng thuốc chống hormone như tamoxifen, một số tác dụng phụ có thể xảy ra như triệu chứng mãn kinh (đỏ bừng mặt), huyết khối tĩnh mạch, và tăng nguy cơ mắc ung thư nội mạc tử cung. Tuy nhiên, tamoxifen được biết đến là có khả năng giảm khoảng 50% nguy cơ mắc ung thư vú ở vú đối diện. Cần lưu ý rằng lợi ích ngăn ngừa tái phát ung thư của tamoxifen lớn hơn nhiều so với các tác dụng phụ này.
Gần đây, thuốc ức chế aromatase được sử dụng cho bệnh nhân sau mãn kinh có thể gây loãng xương và đau khớp. Thuốc này ức chế việc sản xuất lượng nhỏ hormone nữ còn lại sau khi mãn kinh, điều này có thể làm cho tình trạng loãng xương trở nên nghiêm trọng hơn, thậm chí cả ở những phụ nữ mãn kinh bình thường. Do đó, khi sử dụng thuốc ức chế aromatase, cần thực hiện kiểm tra loãng xương định kỳ và bổ sung canxi. Ngoài ra, việc tiêm phòng để ngăn ngừa loãng xương cũng được khuyến khích.
Kết luận
Ung thư vú là một căn bệnh nghiêm trọng, nhưng nếu phát hiện sớm và điều trị kịp thời, tiên lượng có thể rất khả quan. Phụ nữ nên chú trọng đến việc tầm soát và có ý thức về các yếu tố nguy cơ để bảo vệ sức khỏe của mình.
Hãy chăm sóc bản thân và khám sức khỏe định kỳ để phát hiện sớm bất kỳ dấu hiệu bất thường nào!
#benhvienAsanSeoul #UngThưVú #KiemTraDinhKy #PhongChongUngThuVu